Анастомозы при резекции желудка

 Анастомозит – патология, развивающаяся после полного или частичного удаления желудка. Заболевание относят к группе синдромов, имеющих общее название – болезнь оперированного желудка. Частота развития послеоперационного анастомозита достигает 25%.
Анастомозит – патология, развивающаяся после полного или частичного удаления желудка. Заболевание относят к группе синдромов, имеющих общее название – болезнь оперированного желудка. Частота развития послеоперационного анастомозита достигает 25%.
Читайте далее о причинах, основных симптомах болезни, ее диагностике, а также о том, как проходит лечение анастомозита после резекции желудка.
Причины возникновения анастомозита
Анастомозит – воспалительный процесс, развивающийся в месте образованного в результате операции соединения (анастомоза) между различными участками пищеварительного тракта, с целью восстановления его целостности. После тотального удаления желудка хирурги формируют анастомоз между кардиальным отделом пищевода и тонким кишечником. При частичной резекции желудка сшиваются сохранившийся отдел желудка и двенадцатиперстная кишка.

Точные причины заболевания неизвестны. Предполагается, что факторы риска возникновения патологии:
- Ошибочная техника наложения соединяющего шва. Так, непрерывный шов и сквозные проколы иглой повышают вероятность развития воспалительного процесса.
- Индивидуальные особенности организма больного. При некоторых хронических заболеваниях (например, при сахарном диабете), а также у пациентов пожилого возраста способность тканей восстанавливаться после повреждений значительно снижается, что приводит к несостоятельности формируемых соединений.
- Тип шовного материала. Возможно развитие аллергии на чужеродные белки, входящие в его состав. Например, на кетгут, который изготовлен из кишечника крупного рогатого скота.
- Компрессия анастомоза другими органами брюшной полости. Давление раздутых петель кишечника затрудняет заживление швов.
-
 Удаление 2/3 желудка по поводу язвенной болезни увеличивает риск анастомозита.
Удаление 2/3 желудка по поводу язвенной болезни увеличивает риск анастомозита. - Инфицирование места соединения.
- Нарушения белкового и кислотно-щелочного гомеостаза в послеоперационном периоде. Падение концентрации белков в плазме крови и развитие ацидоза снижают интенсивность регенерации тканей.
Острый и хронический анастомозит
Острый анастомозит после резекции желудка развивается у всех больных в первые 4–5 дней после операции и имеет характер острого воспаления. Причина его возникновения – травмирование тканей пищеварительного тракта хирургическими инструментами. Воспалительный процесс сопровождается сильным отеком слизистой в области наложенных швов. В результате развивается полная или частичная непроходимость оперированного участка ЖКТ. В течении недели острое воспаление проходит, и работа анастомоза восстанавливается. В 10–15% случаев острый анастомозит переходит в хроническую форму.
Частота развития хронического анастомозита наиболее высока в первые 5 лет после гастрэктомии. Чаще это осложнение возникает у мужчин. Постоянный воспалительный процесс, протекающий в зоне операционных швов приводит к нарушению функционирования органов. Возникновение рубцовых изменений слизистой оболочки приводит к возникновению участка сужения пищеварительной трубки и застою содержимого.
Прогноз заболевания зависит от активности воспалительного процесса и сопутствующих осложнений в виде формирования рубцов и язвенных поражений. В наиболее тяжелой форме болезни образуются некротические язвенные поражения участка соединения с возможным прободением в брюшную полость.

Симптомы анастомозита
Больные предъявляют целый комплекс жалоб, связанных с нарушением работы желудочно-кишечного тракта. Среди них:
- тошнота;
- отрыжка;
- изжога;
- горький вкус во рту;
- повышенное отделение слюны;
- рвота пищевым содержимым с примесью желчи;
- тяжесть в подложечной области после приема пищи;
- снижение аппетита;
- боли в эпигастральной области, а также по всему животу;
- метеоризм.
Помимо этого, пациенты жалуются на ухудшение общего состояния:
-
 снижение массы тела;
снижение массы тела; - плохой сон;
- головные боли;
- повышенную утомляемость;
- боли в сердце;
- головокружение.
Диагностика
Постановка диагноза осуществляется с помощью эндоскопических методов обследования, а также рентгена желудка с использованием рентгенконтрастного вещества.
Эзофагогастроскопия позволяет визуализировать область соединения и непосредственно оценить тяжесть поражения. В случае воспалительного процесса врач увидит гиперемию (покраснение) слизистой, отечность участка анастомоза, сужение просвета соустья. В тяжелых случаях происходит образование эрозий и язв слизистой оболочки.
Рентгеноскопия желудка проводится с использованием взвеси бария в качестве контраста. Обследование позволяет выявить участки сужения в зоне анастомоза и оценить скорость эвакуации бариевой взвеси.
Полезное видео
Каковы особенности операции и с чем могут столкнуться пациенты можно узнать из этого видео.
Лечение
Терапия острой послеоперационной формы анастомозита после резекции желудка включает в себя:
-
 системное введение антибиотиков;
системное введение антибиотиков; - удаление с помощью зонда желудочного содержимого, для избегания его застаивания;
- доставку противовоспалительных препаратов непосредственно к месту наложения соединения с помощью зонда.
Лечение хронического анастомозита комплексное и проводится в условиях стационара в течение минимум 7-10 дней. Лечебные мероприятия включают в себя:
- Системную противовоспалительную терапию. Больному проводят внутривенные или внутримышечные инъекции глюкокортикоидных гормонов (преднизолона или гидрокортизона). Длительность гормональной терапии 4–7 дней в зависимости от тяжести процесса. Глюкокортикоиды подавляют иммунную систему, что приводит к стиханию воспалительных проявлений.
- Для снятия спазматических симптомов и нормализации перистальтики назначают спазмолитики: но-шпу, папаверин, бускопан.
- В некоторых случаях проводят низкоинтенсивную лазерную терапию области анастомоза с помощью эндоскопа.
- При прогрессировании симптоматики пациента переводят на внутривенное питание.
Язвенные дефекты слизистой анастомоза желудка лечат по тем же принципам, что и язвенную болезнь желудка и 12-перстной кишки, проводя антибактериальную терапию и используя блокаторы протонной помпы (Рабепразол, Омепразол).
Важную роль в лечении играет диетотерапия. После удаления желудка первые 3–4 месяца больные должны питаться механически щадящими блюдами (протертыми, приготовленными на пару). Затем рацион постепенно расширяют, стремясь сделать его максимально питательным и легкоусвояемым организмом. Важную роль играет дробное питание – прием пищи 6–8 раз в день.

При формировании стеноза участка соединения отделов пищеварительного тракта консервативные методы неэффективны и необходима операция, для восстановления проходимости ЖКТ.
Профилактика развития анастомозита заключается в строгом выполнении рекомендаций лечащего врача. Соблюдение диеты и режима питания минимизирует раздражающее действие пищи на оперированный участок и предотвратит развитие осложнений. Важно принимать все назначенные гастроэнтерологом лекарственные препараты. Раз в полгода необходимо проходить контрольную гастроскопию, которая позволит выявить заболевание на ранней стадии и своевременно начать лечение.
Источник
Создание анастомоза при субтотальной резекции желудка. Методика анастомозирования культи желудка.
Верхняя бранша двойного зажима Finochietto наложена на проксимальную часть желудка. Нижняя бранша находится на месте анастомозируемои тощей кишки. Затем обе бранши зажима будут соединены для выполнения двухрядного анастомоза таким же образом, как было описано при резекции желудка по Billroth II по поводу пептической язвы.
Радикальная субтотальная резекция по поводу карциномы дистального отдела желудка почти завершена. Можно наблюдать левую желудочную артерию, лигированную в ее устье около чревного ствола, а также лигированные короткие желудочные сосуды, что позволило пересечь верхнюю часть желудка.
В данном случае рак желудка инфильтрирует бессосудистую зону брыжейки поперечной ободочной кишки в месте расположения средних ободочных сосудов (пространство Riolano). В данном случае операцию дополняют резекцией поперечной ободочной кишки и ее брыжейки в пределах границ, изображенных на рисунке. В связи с этим целесообразно заранее подготовить толстую кишку, чтобы по ходу операции в случае необходимости можно было выполнить резекцию и анастомозирование ее сегмента.
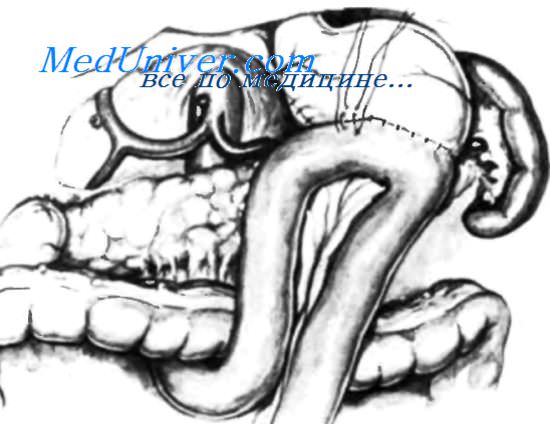
На рисунке изображен рак передней стенки желудка, инфильтрирующий поперечную ободочную кишку. Радикальную субтотальную резекцию следует дополнить резекцией всей поперечной ободочной кишки, включая ее брыжейку. Границы этой резекции показаны на рисунке.
На этом рисунке отображены границы резецированного единого блока, состоящего из 80% дистальной части желудка вместе с поперечной ободочной кишкой. Показна пересеченная и перевязанная средняя ободочно-кишечная артерия. Концы толстой кишки удерживаются зажимами и готовы к анастомозированию.
Концы поперечной ободочной кишки анастомозированы по типу «конец в конец» двухрядным швом. При ушивании слизистой оболочки используется хромированный кетгут 3-0, для серозно-мышечного слоя – шелк или другие нерассасывающиеся материалы.
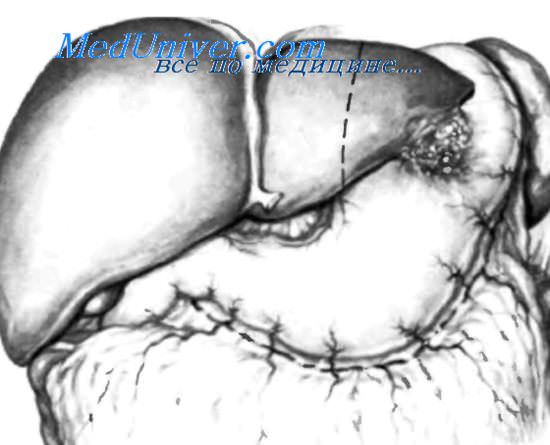
В данном случае полиповидныи рак локализуется в верхней части средней трети желудка и частично прорастает в левую долю печени. Больному произведена «квазигастрэктомия» с резекцией пораженного сегмента печени. Границы резецированной левой доли печени изображены прерывистой линией.
Перед рассечением паренхимы печени необходимо установить, что указательный палец хирурга может обойти часть печени, которая поражена опухолью. На рисунке изображена эта манипуляция.
Глиссонова капсула пересечена с помощью электрокоагуляции. Паренхиму печени сдавливают указательным и большим пальцами (дигитоклазия или пальцевой разрыв), до тех пор пока не появится неожиданное сопротивление тканей, свидетельствующее о наличии кровеносных сосудов, ветвей печеночной артерии, ветвей воротной вены или внутрипеченочных желчных протоков. Эти структуры следует выделить, перевязать и пересечь. Некоторые хирурги вместо перевязки клипируют эти структуры. Необходимо осуществлять тщательный гемостаз резецированной паренхимы печени Кроме того, хирург должен быть уверен, что он перевязал все внутрипеченочные желчные протоки, так как во время операции выделения желчи может не наблюдаться, но оно может возникнуть после операции. Некотозые хирурги разъединяют печеночную паренхиму не пальцами, а рукояткой скальпеля
Прежде чем рассечь и перевязать кровеносные сосуды, их захватывают двумя гемостатическими зажимами.
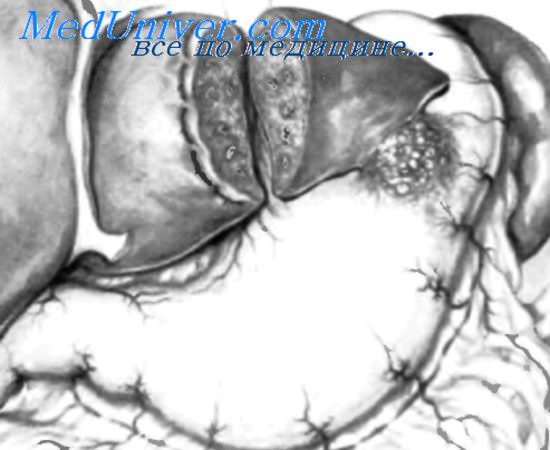
Если необходимо, гемостаз паренхимы печени можно выполнить с помощью гемостатических материалов, например губки или геля, пропитанных тромбином. Иногда возникает необходимость наложения прочных кетгуто-вых швов. Эти U-образные (матрацные) швы накладывают по краю пересеченной паренхимы печени, как изображено на рисунке.
Большой сальник отсечен от поперечной ободочной кишки, двенадцатиперстная кишка пересечена, ее дистальный конец ушит. Левая желудочная артерия перевязана и пересечена в месте ее отхождения от чревного ствола. Поскольку опухоль полиповидного типа, желудок будет пересечен на 4 см выше нее. При исследовании удаленного макропрепарата необходимо подтвердить, что край желудка не поражен опухолью. В данном случае при гистологическом исследовании был выявлен рак интестинального типа по Lauren.
– Также рекомендуем “Тотальная радикальная гастрэктомия. Ключевые моменты тотальной гастрэктомии.”
Оглавление темы “Лечение рака желудка. Операции при раке желудка.”:
1. Классификация рака желудка. Ранний рак желудка.
2. Международная классификация рака желудка. Лимфатическая система желудка.
3. Объем резекции желудка. Стадия опухоли желудка и объем резекции.
4. Распространенность рака желудка. Определение объема поражения при раке желудка.
5. Радикальная субтотальная резекция желудка. Техника субтотальной резекции желудка.
6. Создание анастомоза при субтотальной резекции желудка. Методика анастомозирования культи желудка.
7. Тотальная радикальная гастрэктомия. Ключевые моменты тотальной гастрэктомии.
8. Восстановление пищеварительного тракта после гастрэктомии. Эзофагоеюностомия.
9. Эзофагоеюностомия по Roux-en-Yc использованием ручных швов. Техника эзофагоеюностомии после резекции желудка.
10. Терминолатеральный эзофагоеюноанастомоз. Техника наложения терминального эзофагоеюноанастомоза.
Источник
Этапы и техника резекции желудка по Бильрот I (гастродуоденостомии)
а) Показания для резекции желудка по Бильрот 1:
– Плановые/абсолютные показания: упорная или осложненная язва желудка, резистентная к консервативной терапии, или обширная (ампутирующая) язва двенадцатиперстной кишки. – Относительные показания: злокачественное новообразование дистального отдела желудка.
– Противопоказания: дистальный рак желудка диффузного типа (классификация Лаурена).
– Альтернативные операции: комбинированная резекция, резекция по Бильроту II, гастрэктомия.
б) Предоперационная подготовка:
– Предоперационные исследования: трансабдоминальное и эндоскопическое ультразвуковое исследование, эндоскопия с биопсией, возможно рентгенография верхних отделов желудочно-кишечного тракта, компьютерная томография.
– Подготовка пациента: назогастральный зонд, катетеризация центральной вены.
в) Специфические риски, информированное согласие пациента:
– Повреждение селезенки, спленэктомия
– Кровотечение (2% случаев)
– Несостоятельность анастомоза (менее 5% случаев)
– Рецидивирующая язва или язва анастомоза
– Нарушение прохождения пищи (5-15% случаев)
– Демпинг синдром (5-25% случаев)
– Повреждение желчного протока (менее 1% случаев)
– Повреждение средней ободочно-кишечной артерии
– Панкреатит (1% случаев)
г) Обезболивание. Общее обезболивание (интубация).
д) Положение пациента. Лежа на спине.
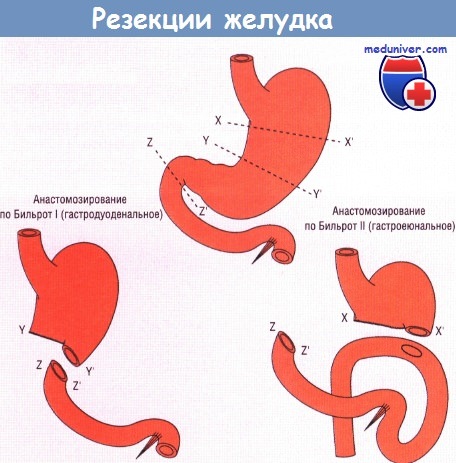
При частичной резекции желудка разрез обычно выполняют между Х-Х1 и Z-Z1, при более локализованной антерэктомии ограничиваются резекцией между Y-Y1 и Z-Z1.
Анастомоз накладывают по стандартным схемам Бильрот I или Бильрот II. Публикуется с разрешения профессора М. Hobsly
е) Доступ для резекции желудка по Бильрот I. Верхнесрединная лапаротомия.
ж) Этапы операции:
– Доступ
– Объем резекции
– Диссекция большого сальника
– Отделение сальника от поперечно-ободочной кишки
– Диссекция позади желудка
– Скелетизация малой кривизны
– Пересечение правой желудочной артерии
– Проксимальная скелетизация малого сальника
– Выделение левой желудочной артерии
– Пересечение левой желудочной артерии
– Мобилизация двенадцатиперстной кишки (маневр Кохера)
– Резекция дистальной части желудка
– Обшивание линии скобочного шва
– Задняя стенка гастродуоденостомии
– Передняя стенка гастродуоденостомии
– Гастродуоденостомия «конец в бок»
– Закрытие трудной культи двенадцатиперстной кишки
з) Анатомические особенности, серьезные риски, оперативные приемы:
– Дно желудка и селезенка (короткие желудочные сосуды), большая кривизна и поперечно-ободочная кишка/ее брыжейка, дистальный отдел малой кривизны и печеночнодвенадцатиперстной связки, а также задняя стенка желудка и поджелудочная железа расположены близко друг к другу.
– Существует несколько важных сосудистых связей: между левой желудочной артерией и правой желудочной артерией от печеночной артерии – вдоль малой кривизны; между левой желудочно-сальниковой артерией от селезеночной артерии и правой желудочно-сальниковой артерией от желудочно-двенадцатиперстной артерии – вдоль большой кривизны; между короткими желудочными артериями от селезеночной артерии – в области дна желудка. Важный венозный ствол вдоль малой кривизны (венечная вена желудка) впадает в воротную вену.
– Предупреждение: отрыв сосудов.
– Приблизительно в 15% случаев в малом сальнике обнаруживается дополнительная левая печеночная артерия, идущая от левой желудочной артерии.
– Предупреждение: опасайтесь повреждения печеночной артерии при пересечении правой желудочной артерии; после клипирования этого сосуда, сначала убедитесь в пульсации внутри печеночно-двенадцатиперстной связки у печени.
и) Меры при специфических осложнениях:
– Повреждение желчного протока: наложите первичный шов рассасывающимся материалом после введения Т-образной трубки.
– Повреждение селезенки: попытайтесь сохранить селезенку путем гемостаза электро-/сапфировой/аргоновоплазменной коагуляцией и наложения гемостатического материала.
к) Послеоперационный уход после резекции желудка по Бильрот I:
– Медицинский уход: удалите назогастральный зонд на 3-4 день, удалите дренажи на 5-7 день.
– Возобновление питания: маленькие глотки жидкости с 4-5 дня, твердая пища – после первого самостоятельного стула.
– Функция кишечника: клизма со 2-го дня, пероральные слабительные с 7-го дня.
– Активизация: сразу же.
– Физиотерапия: дыхательные упражнения.
– Период нетрудоспособности: 2-4 недели.
л) Оперативная техника резекции желудка по Бильрот I (гастродуоденостомии):
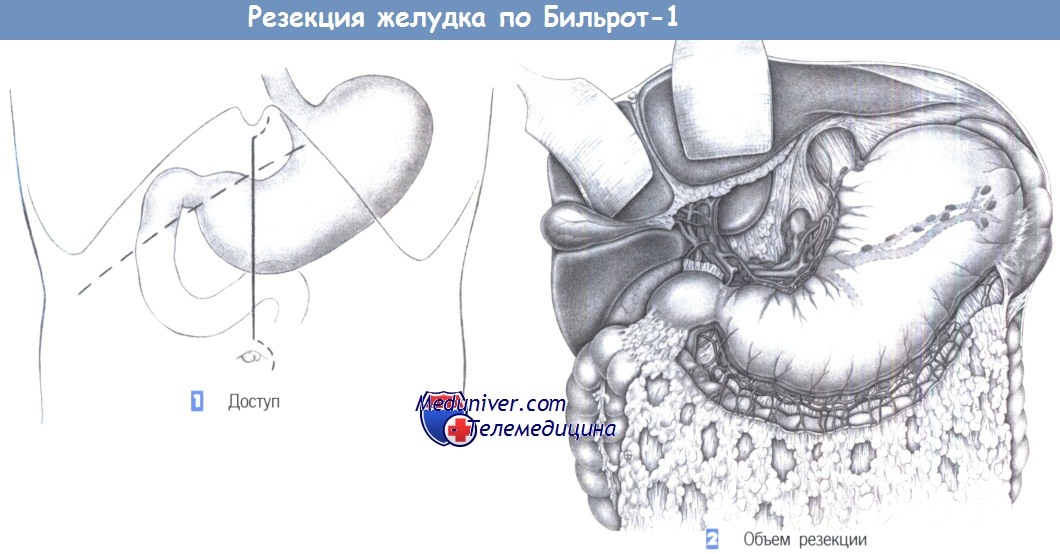
1. Доступ. Доступ через верхнесрединный лапаротомный разрез с возможным расширением вверх и вниз. Для пациентов с ожирением альтернативой является правый подреберный разрез.
2. Объем резекции. Дистальная резекция желудка включает удаление дистальной половины желудка вместе с привратником; край резекции располагается между восходящей и нисходящей ветвью левой желудочной артерии – по малой кривизне и местом слияния ветвей левой и правой желудочно-сальниковой артерии – по большой кривизне. Если при язве скелетизацию можно выполнить близко к желудку, с сохранением желудочно-сальниковых сосудов, то при злокачественной опухоли необходимо полностью скелетировать большой и малый сальник в соответствии с расположением лимфатических коллекторов. В этой главе примером для иллюстрации операции служит случай рака желудка. Вмешательство включает полное удаление дистальной части желудка и соответствующих лимфатических коллекторов. При язве удаляется только желудок без окружающей лимфатической ткани.
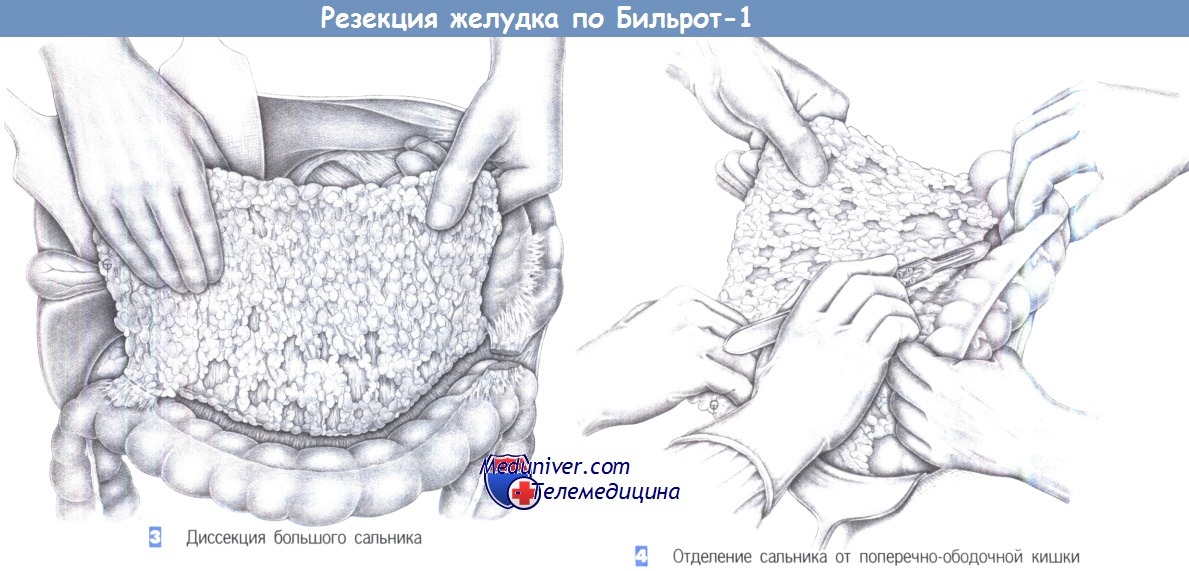
3. Диссекция большого сальника. Эта диссекция выполняется только при раке и начинается с отделения большого сальника от поперечно-ободочной кишки с пересечением двенадцатиперстно-ободочной связки справа и желудочно-ободочной и селезеночно-ободочной связок – слева. Это позволяет повернуть сальник кверху и отделить его от брыжейки поперечно-ободочной кишки при аккуратном натяжении.
4. Отделение сальника от поперечно-ободочной кишки. Отделение большого сальника от поперечно-ободочной кишки производится путем бимануальной тракции большого сальника в краниовентральном направлении и поперечно-ободочной кишки – в вентрокаудальном направлении, с последующим рассечением скальпелем или электрокаутером. Мелкие сосуды пересекаются между лигатурами. Сальник полностью отделяется от поперечно-ободочной кишки, с продолжением диссекции на поверхностный листок брыжейки поперечно-ободочной кишки до сальниковой сумки.
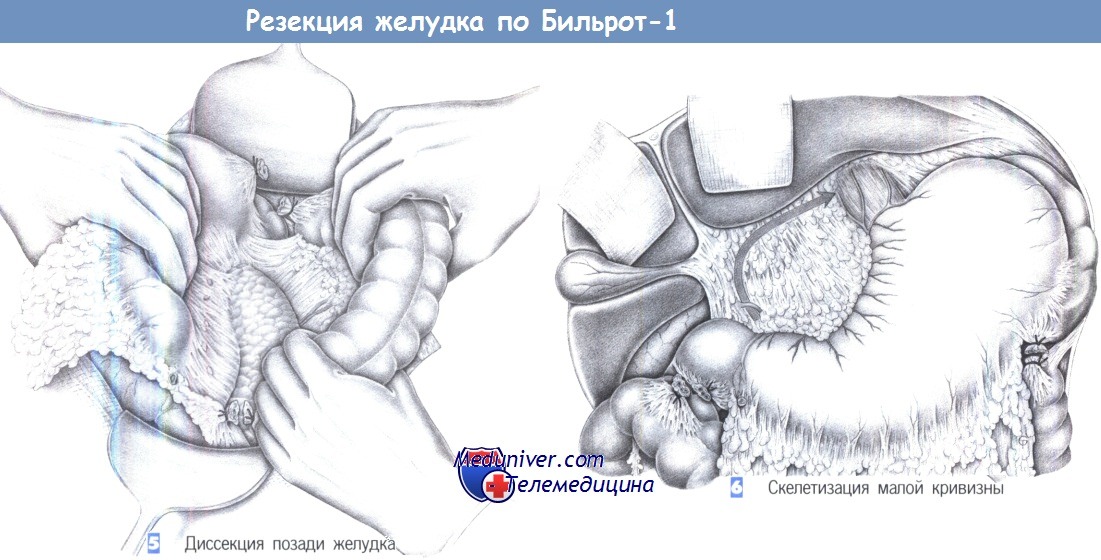
5. Диссекция позади желудка. Диссекция большого сальника и переднего листка брыжейки поперечно-ободочной кишки над поверхностью поджелудочной железы выполняется тупо. По завершении диссекции поджелудочная железа и сосуды брыжейки оказываются свободными от брюшинного покрова. Теперь желудок можно сместить краниально, тем самым завершив диссекцию со стороны большой кривизны.
6. Скелетизация малой кривизны. Скелетизация малой кривизны проводится у нижней поверхности печени до пищеводного отверстия диафрагмы. При язвах скелетизация выполняется близко к желудку, при раке она включает полное удаление малого сальника. Рекомендуется скелетировать малую кривизну снизу вверх. Было показано, что удобно начинать от двенадцатиперстной кишки у привратника.
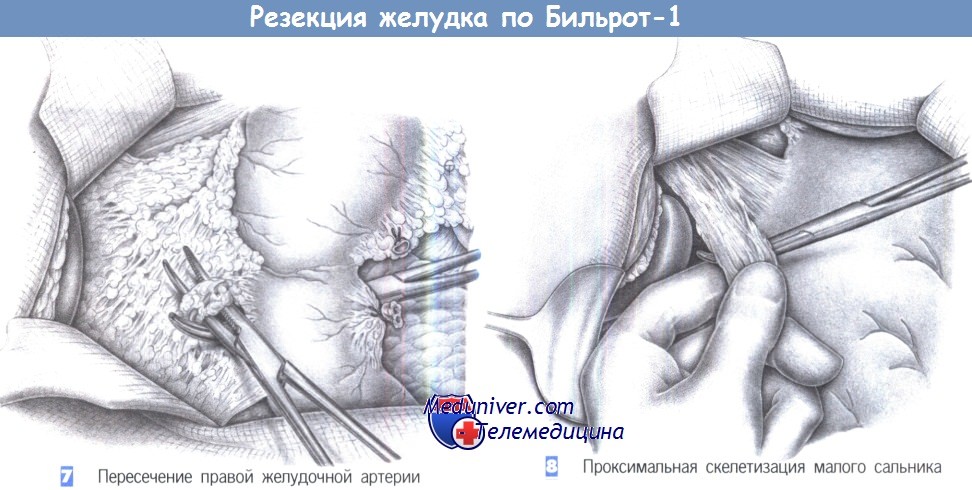
7. Пересечение правой желудочной артерии. После рассечения двенадцатиперстно-ободочной связки обнаруживается привратник и за него проводится зажим Оверхольта. Зажим должен выйти проксимальнее печеночнодвенадцатиперстной связки, в месте отхождения правой желудочной артерии. Наложив второй зажим Оверхольта, этот сосуд можно пересечь между двумя зажимами под контролем зрения или пальпации. Это значительно облегчает доступ по малой кривизне, предотвращая повреждение воротной вены, печеночной артерии или общего желчного протока.
8. Проксимальная скелетизация малого сальника. Скелетизация продолжается до терминального отдела пищевода. В этой области малый сальник часто настолько утолщен, что обнаружение границы желудка возможно только путем пальпации. Край желудка лучше всего определяется между большим и указательным пальцем; малый сальник отделяется зажимом Оверхольта под контролем указательного пальца и пересекается между лигатурами. Скелетизацию малой кривизны завершает наложенние шва-держалки, который накладывается на 1-2 см дистальнее пищеводно-желудочного перехода.
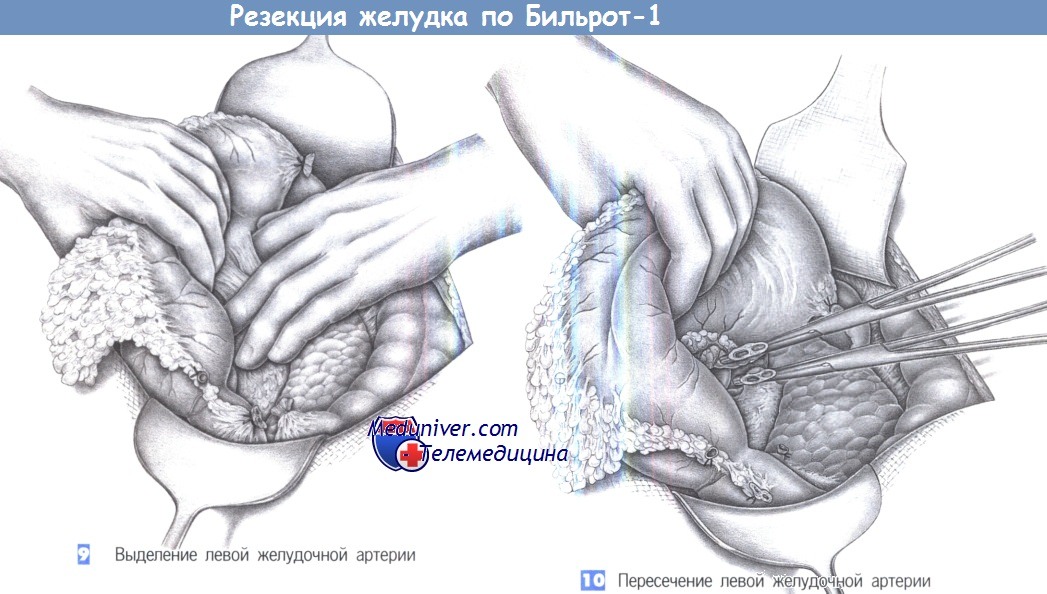
9. Выделение левой желудочной артерии. Решение, где пересекать левую желудочную артерию, зависит от основного заболевания. Тогда как при раке этот сосуд пересекается у чревного ствола с выполнением чревной лимфаденэктомии, при язвенной болезни важно пересечь нисходящую ветвь и сохранить восходящую ветвь артерии. Здесь представлен вариант выполнения операции при раке желудка. После поворота желудка кверху сосудистый пучок легко пальпируется между указательным и средним пальцами левой руки хирурга. Сопровождающая соединительная и лимфатическая ткань пересекаются отдельно и резецируются. Оставшийся сосудистый пучок, состоящий из левой желудочной артерии и вены, легко натягивается путем отведения желудка вентрокаудально.
10. Пересечение левой желудочной артерии. Левая желудочная артерия и вена пересекаются между зажимами Оверхольта и перевязываются с прошиванием. В случаях, требующих лимфаденэктомии, на этом этапе начинается диссекция чревных лимфатических коллекторов.
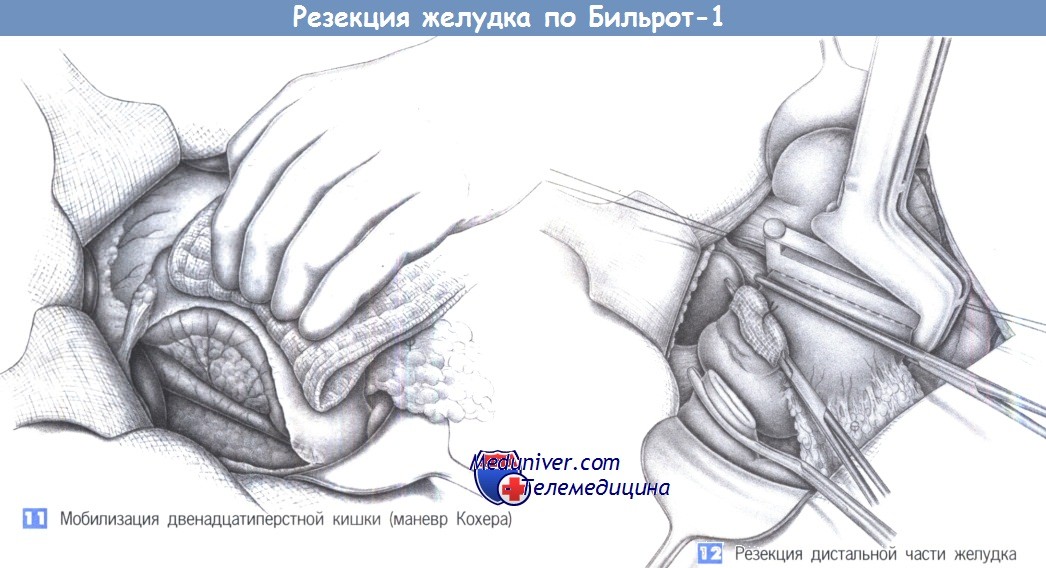
11. Мобилизация двенадцатиперстной кишки (маневр Кохера). Восстановление непрерывности желудочно-кишечного тракта (гастродуоденостомия по Бильроту I) требует широкой мобилизации двенадцатиперстной кишки (маневр Кохера). Для этого двенадцатиперстная кишка захватывается салфеткой и отводится медиально, а париетальная брюшина рассекается латеральнее кишки ножницами. Диссекция продолжается в краниальном направлении до печеночно-двенадцатиперстной связки, а в каудальном направлении – до нижнего изгиба двенадцатиперстной кишки. Диссекция обычно бескровна и облегчается легким потягиванием двенадцатиперстной кишки. Мелкие сосуды можно коагулировать биполярными щипцами. После завершения диссекции обнажается задняя поверхность поджелудочной железы и правая стенка нижней полой вены.
12. Резекция дистальной части желудка. Проксимальная резекция выполняется по линии, соединяющей точку, расположенную на 1-2 см дистальнее кардии по малой кривизне, с местом артериального анастомоза на большой кривизне. Эти ориентиры отмечаются швами-держалками. Резекция с воссозданием малой кривизны может быть выполнена линейным сшивающим аппаратом. Дистальная часть желудка закрывается зажимом Кохера. Дистальный край резекции располагается приблизительно на 1 см дистальнее привратника.
При подготовке к гастродуоденостомии «конец в бок» проксимальная культя двенадцатиперстной кишки может быть закрыта наглухо. Для гастродуоденостомии «конец в конец» просвет культи обычно оставляется открытым. Дистальная часть препарата желудка временно закрывается смоченным в антисептическом растворе марлевым тампоном и фиксируется бельевым зажимом.

13. Обшивание линии скобочного шва. После удаления резецированного препарата линия скобочного шва обшивается отдельными швами (3-0 PGA) с оставлением сегмента длиной около 4 см на большой кривизне. Дистальная часть культи снова резецируется между швами-держалками до размера просвета двенадцатиперстной кишки и подготавливается для анастомоза «конец в конец».
14. Задняя стенка гастродуоденостомии. Выполняется однорядный анастомоз отдельными швами через все слои (3-0 PGA). Расстояние между швами и ширина стежка составляют 0,6 см.
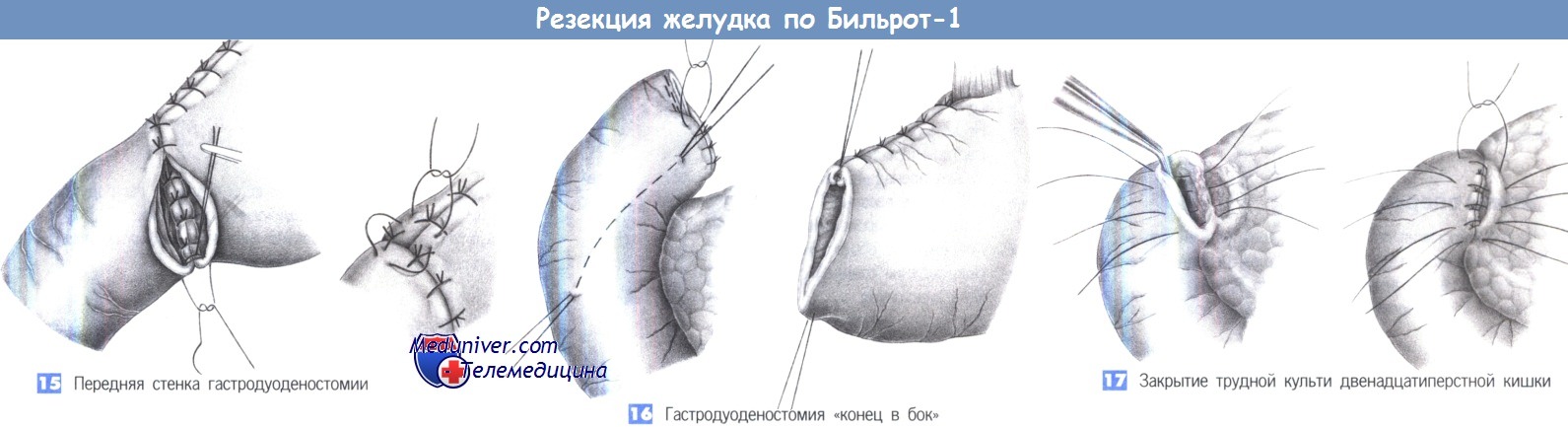
15. Передняя стенка гастродуоденостомии. После завершения формирования задней стенки концы последнего шва оставляются длинными, так чтобы его можно было использовать как первый шов передней стенки, который завязывается снаружи. Передняя стенка закрывается «край в край» отдельными однорядными швами через все слои. Чтобы защитить «угол скорби», который наиболее подвержен несостоятельности, со стороны желудка накладывается и завязывается трехточечный шов («шов трех углов»).
16. Гастродуоденостомия «конец в бок». При короткой культе двенадцатиперстной кишки более безопасным может оказаться наложение гастродуоденостомии «конец в бок». Для этого двенадцатиперстная кишка закрывается наглухо, что может быть выполнено линейным сшивающим аппаратом. Линия шва укрывается отдельными серо-серозными швами. Чтобы создать анастомоз, требуется косой разрез на передней стенке двенадцатиперстной кишки, к которому отдельными швами подшивается желудок. Преимуществом такого анастомоза является закрытие культи двенадцатиперстной кишки культей желудка. Необходимым условием для этой техники является широкая мобилизация двенадцатиперстной кишки по Кохеру.
17. Закрытие трудной культи двенадцатиперстной кишки. Большие каллезные язвы задней стенки двенадцатиперстной кишки могут существенно затруднить закрытие культи кишки.
В таких случаях рекомендуется инвагинация по Ниссену в виде двухрядного вворачивания культи двенадцатиперстной кишки, закрываемой поджелудочной железой. Этот прием может быть использован при пенетрирующих и прободных язвах этой области.
Видео техника резекции желудка по Бильрот I (один)
– Также рекомендуем “Этапы и техника резекции желудка по Бильрот II (гастроеюностомии)”
Оглавление темы “Техника хирургических операций”:
- Этапы и техника селективной проксимальной ваготомии
- Этапы и техника стволовой ваготомии
- Этапы и техника резекции желудка по Бильрот I (гастродуоденостомии)
- Этапы и техника резекции желудка по Бильрот II (гастроеюностомии)
- Этапы и техника гастроеюностомии с Y-образной петлей по Ру
- Этапы и техника гастрэктомии с реконструкцией по Лонгмайру
- Этапы и техника гастрэктомии с реконструкцией желудка по Ру
- Этапы и техника холецистэктомии
- Этапы и техника лапароскопической холецистэктомии
- Этапы и техника ревизии общего желчного протока
Источник
